دراسات الخلايا الجذعية تفحص أصول المشيمة
النمذجات المختبرية ستتتبع الكيفية التي تنمو بها - وما الأخطاء التي قد تحدث
بقلم: كيلي سيرفيك
ترجمة: مي بورسلي
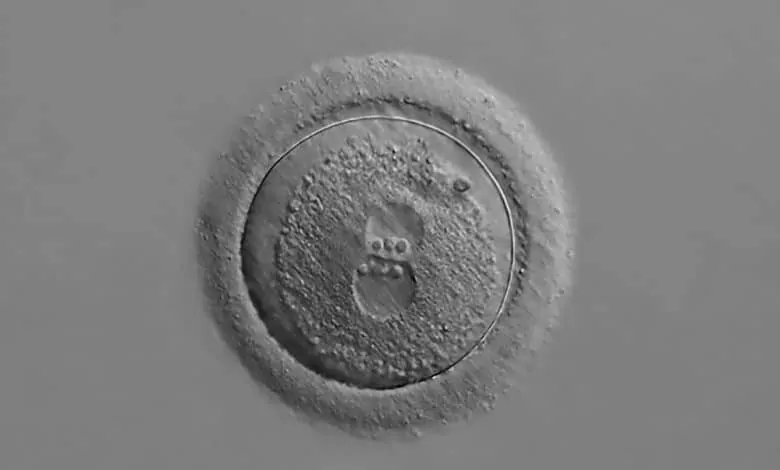
المشيمة Placenta – وهي قطعة من الأنسجة بحجم طبق لعبة فريزبي Frisbee ترافق الجنين Fetus في الرحم Uterus فقط لكي تُطرح جانباً في غرفة الولادة – لها بدايات غامضة. إذ ينبثق العضو من خلايا تتطور جنبًا إلى جنب مع الجنين، الخلايا نفسها التي يصعب تحفيز نموها في المختبر. وحاليا، ابتكر الباحثون طريقة لإنشاء ومراقبة البوادر المبكرة لخلايا المشيمة في طبق اختبار. فقد توصلوا إلى طريقة “لإعادة برمجة” Reprogramming الخلايا البالغة، وإعادتها إلى الحالة البدائية، والتي يمكن أن تدفعها إلى أن تكون خلايا جذعية الأرومة الغاذية Trophoblast stem cells (اختصارا: الخلايا TSC)، والتي تنشأ منها خلايا المشيمة.
وهذه الطريقة تعد بفتح نافذة على الكيفية التي يمكن أن تؤدي بها العيوب في نمو المشيمة إلى العقم والإجهاض وتسمم الحمل Preeclampsia، وهي إحدى المضاعفات الخطيرة للحمل. وتقول سوزان فيشر Susan Fisher، الاختصاصية بعلم التناسل البيولوجي من جامعة كاليفورنيا University of California في سان فرانسيسكو: “الأمر يشبه اكتساب موطئ قدم على سطح المريخ، لا نعرف شيئًا تقريبًا عن الخطوات الأولى”.
“الأمر يشبه اكتساب موطئ قدم على سطح المريخ”
سوزان فيشر، من جامعة كاليفورنيا.
وهذه الخطوات تبدأ بعد أيام فقط من التقاء البويضة بالحيوان المنوي. وتقول كاثي نياكان Kathy Niakan، الاختصاصية بالبيولوجيا التطورية من معهد فرانسيس كريك Francis Crick Institute، التي أبلغ فريقها عن الإشارات الجزيئية الرئيسة لتلك الخطوة الأولية في مجلة نيتشر Nature في الأسبوع الأول من أكتوبر 2020: “القرار الأول في حياة الإنسان هو إعداد الخلايا المشيمية الداعمة”. وهذه الخلايا تستمر بتشكيل الخلايا TCS، وهي حلقة متعددة الطبقات تحيط بالجنين وتساعده على الانغراس في جدار الرحم. وبعض هذه الخلايا TSC يؤدي إلى ظهور أنواع من الخلايا التي ستكون الجزء الأكبر من المشيمة، والتي تُمكن الأم والجنين من تبادل العناصر الغذائية والغازات وتساعد على حماية الجنين من جهاز الأم المناعي.
و قد أنشأ العلماء خلايا شبيهة بالخلايا TSC من أجنة غير مستخدمة أُنشِئت للتخصيب في المختبر In vitro fertilization (اختصارا: التخصيب IVF) أو من مشيمة حالات الحمل المُجهَضة، لكن كلتيهما توفر موارد محدودة. ففي طبق الاختبار تميل هذه الخلايا إلى النضج وتتوقف عن الانقسام. وينطبق الشيء نفسه على الخلايا الشبيهة بالخلايا TSC التي أُنشِئت من الخلايا الجذعية الجنينية المستنبتة Embryonic stem (اختصارا: الخلايا ES) ومن الخلايا الجذعية المستحِثة متعددة القدرات Induced pluripotent stem (اختصارا: الخلايا: iPS)، أي الخلايا الناضجة التي أعيد برمجتها لتكوّن الخلايا ES.
لكن في عام 2017 وصف تاكاهيرو أريما Takahiro Arima، الاختصاصي ببيولوجيا الخلايا الجذعية من جامعة توهوكو Tohoku University، وزملاؤه حساءً من العناصر المغذية والمركبات الأخرى التي يمكن أن تجعل الخلايا TSC، من أجنة التخصيب IVF أو مشيمة الثلث الأول من الحمل، تزدهر في طبق اختبار. ويقول ويليام باستور William Pastor، الاختصاصي ببيولوجيا الخلايا الجذعية من جامعة ماكغيل McGill University: “قدر هائل من العمل الذي لم يكن ممكنًا من قبلُ صار ممكنًا الآن”. ففي عام 2020 أظهر فريق باستور واثنان آخران أن وسيط الاستزراع هذا يمكنه أيضًا إقناع أنواع معينة من الخلايا ES لتكوّن الخلايا TSC ذاتية التجديد.
ولجعل الخلايا TSC مطابقة جينيا للمريض يرغب الباحثون في أن يكونوا قادرين على البدء من خلايا من الجلد الناضج أو خلايا الدم. وفي الدراستين الجديدتين توصل فريق بقيادة خوسيه بولو، الاختصاصي ببيولوجيا الخلايا الجذعية من جامعة موناش Monash University ولوران ديفيد Laurent David من جامعة نانت University of Nantes إلى طرق لتحويل خلايا الجلد البالغة إلى خلايا TSC “مستحثة” Induced. فقد كان كلا الفريقين يدرس الكيفية التي يتغير بها التعبير الجيني مع إعادة برمجة الخلايا الناضجة في الخلايا iPS. وقد لاحظوا أنه على طول الطريق أعرب البعض عن التوقيعات الجينية المعبرة لما يسمى خلايا الأديم الظاهر Trophectoderm cells، والتي تؤدي إلى ظهور الخلايا TCS.
ويقول بولو: “كان هذا غريبًا جدًا”، لأن قرار الخلية بالتحول إلى أديم ظاهر يحدث في وقت مبكر جدًا من التطور – وليس في أي مكان على طول المسار المتوقَع إلى الخلف ابتداءً من تحول خلية الجلد إلى خلية iPS. ولكن عند استنبات الخلايا في الوسط المتاح حديثًا، تمكن الباحثون من تحفيزها لتكون الخلايا TSC.
وفي 16 سبتمبر 2020 نشرت مجلة نيتشر Nature ورقة بحثية أفاد فيها فريق بولو أن هذه الخلايا TCS قد تتطور إلى نوعين رئيسيين؛ مثل الخلايا المحيطة بالجنين ، لتفرز هرمونا مُوجِّها للغدد التناسلية المشيمية البشرية Chorionic gonadotropin، وهو هرمون تكون إشاراته أساسية للحفاظ على الحمل. أما ديفيد، وهو مؤلف مشارك في تلك الورقة؛ فقد استخدم بيانات التعبير الجيني من الأجنة البشرية لتقدير أن الخلايا TSC المستمدة من مختبره تعادل تلك التي شوهدت بعد ثمانية إلى عشرة أيام من الإخصاب، كما أفاد الفريق في 15 سبتمبر في نسخة أولية نُشرت على الموقع الإلكتروني بايوأركايف bioRxiv.
وسيكون من المهم إجراء مقارنة دقيقة بين هذه الخلايا المحفزة المستحثة وبين الخلايا TSC المستمدة من المشيمة والمشتقة من الخلايا ES، كما يقول ثورولد ثيونيسن Thorold Theunissen، الاختصاصي ببيولوجيا الخلايا الجذعية من جامعة واشنطن Washington University في سانت لويس، والذي اشتق فريقه مؤخرًا الخلايا TSC من الخلايا ES. إذ يجب أن يشمل هذا التحليل مقارنة العلامات الكيميائية على الحمض النووي DNA ، والتي تؤثر في وظيفة الخلية وتحدد مدى كفاءة الخلايا في التمايز Differentiationإلى أنواع مختلفة من خلايا الأرومة الغاذية المتخصصة.
ويمكن الآن استخدام الخلايا TSC المستحثة في دراسة العيوب الجينية التي قد تُنهي الحمل، كما يقول سومن بول Soumen Paul، الاختصاصي ببيولوجيا الخلايا الجذعية من المركز الطبي في جامعة كانساس University of Kansas Medical Center. ومن خلال صنع الخلايا TSC من خلايا من النساء المصابات بالعقم ومشاهدتها تتطور في المختبر، فإنه يمكن للباحثين تحديد الكيفية التي تمنع بها خلايا الأرومة الغاذية غير الطبيعية الجنينَ من الانغراس في الرحم أو من النمو الطبيعي بمجرد انغراسه.
أو قد تساعد الخلايا TSC على استئصال أسباب تسمم الحمل، حيث تصاب المرأة الحامل فجأة بارتفاع ضغط الدم الذي لا يمكن تخفيفه أحيانًا إلا عن طريق تحفيز ولادة مبكرة. ويعتقد باستور أن تسمم الحمل ينجم عن خلل في المشيمة، ربما في الطريقة التي تغزو بها جدار الرحم وتتفاعل مع الأوعية الدموية للأم. ويجب أن يكون الباحثون الآن قادرين على صنع الخلايا TSC من دم الحبل السُّري أو من دم أو خلايا جلد الجنين لمراقبة الكيفية التي تظهر بها الخلايا السليفة المشيمية Placental precursor cells وتفاعلها مع خلايا الرحم.
وقد تضيف الخلايا TSC الجديدة أيضًا قدرا من الواقعية على البُنى المشتقة من الخلايا الجذعية لنمذجات الأجنة الاصطناعية التي تحاكي التطور البشري المبكر في طبق المختبر. حتى الآن، لم يشمل ذلك الأرومة الغاذية أو غيرها من الخلايا “الجنينية الإضافية” Extra-embryonic ، كما يقول جيان بينغ فو Jianping Fu، المهندس البيولوجي الذي يطور مثل هذه النمذجات من جامعة ميشيغان University of Michigan في آن أربور. ولكن الإشارات الواردة من هذه الخلايا ضرورية لنمو الجنين الطبيعي، كما يقول. وستؤدي إضافتها إلى نقل النمذجات “إلى المستوى التالي”.
والتقريب الأفضل للأجنة الحقيقية سيثير مخاوف أخلاقية. إذ لم تصدر المعاهد الوطنية الأمريكية للصحة U.S. National Institutes of Health إرشادات رسمية، لكن فو يقول إن الوكالة لم تشجعه على تضمين أنسجة الأرومة الغاذية في طلب منحة قدّمه حديثا. ولكنه يعتقد أن مثل هذه التجارب يجب أن تستمر. “عندما تخلط الخلايا معًا، مما يسمح لها بالتنظيم الذاتي؛ فإنها ستقوم بأشياء رائعة”.
© 2020, American Association for the Advancement of Science. All rights reserved





