هل ينبغي على الأطباء فحص جميع الأطفال للكشف عن داء السكَّري من النوع الأول؟
تشير الدراسات الأولية إلى دور فحص الأجسام المضادة في الحيلولة دون حدوث مضاعفات وتأخير تقدم المرض، إلّا أن البعض يشعر بالقلق إزاء الضرر النفسي.

يتعايش ملايين الأفراد مع داء السكَّري من النوع الأول Type 1 diabetes في معظم أنحاء العالم، ويكون التشخيص -بعد ظهور لأعراضٍ غامضة مثل الشعور بالعطش وفقدان الوزن- بمثابة صدمة بالنسبة إلى الغالبية. غير أن اختصاصي داء السكري يعلمون منذ زمنٍ طويل أن بعض فحوص الدم قادرة على التنبؤ بالمرض قبل سنوات من حدوثه. يطرح هذا تساؤلاً صعباً على المجال الطبي: هل يجدر إجراء فحوصات الدم هذه على الأطفال الأصحاء، وهل ستساعدهم معرفة المزيد عن المراحل المبكرة من داء السكري؟
صارت الإجابات الآن تُرجِّح كفة «نعم» بعد أن أشارت سلسلة الدراسات الأولية إلى تمتع هذه الفحوص بالقدرة على الحيلولة دون حدوث مضاعفات مهدِّدة للحياة عند التشخيص، وذلك بالترافق مع ظهور علاجٍ جديدٍ يؤخّر ظهور الداء. فما زالت دراسات الفحص الجماعي آخذة بالتوسع عبر كافة أنحاء أمريكا الشمالية وأوروبا، وصارت إيطاليا أول دولة تصدر قانوناً في سبتمبر 2023 يهدف إلى جعل الكشف عن طريق فحوص الدم من خلال وخز الإصبع Finger-prick blood tests متاحاً لجميع الأطفال. استعرضت مؤسسة أبحاث داء السكَّري لليافعين Juvenile Diabetes Research Foundation (اختصاراً: المؤسسة JDRF) مسودة توصيات بشأن الاعتناء بالأشخاص الذين تثبت إصابتهم بالداء في اجتماعٍ عُقد في فلورنسا خلال الأسبوع الأول من مارس 2024.
يُمثّل الفحص الجماعي Mass screening «طريقة تفكير مختلفة كلياً تجاه داء السكَّري من النوع الأول» كما تقول إيميلي سيمز Emily Sims، اختصاصية طب الغدد الصماء لدى الأطفال في كلية الطب School of Medicine بجامعة إنديانا Indiana University؛ إذ لا يعتمد الفحص الجماعي على العلامات الدالة على داء السكري بحد ذاته مثل ارتفاع معدل السكر في الدم، بل على شيءٍ أشبه بكرة التنبؤات البلورية ألا وهي الأجسام المضادة الذاتية Autoantibodies في الدم، والتي تنذر بوقوع هجمات مناعية على الخلايا المُفرزة للأنسولين Insulin-secreting cells في البنكرياس. إذ يتلف معظم هذه الخلايا بمجرد إصابة الطفل بداء السكري بكل أعراضه، وحاجته إلى العلاج بالبدائل الأنسولينية Insulin replacement therapy. وعموماً، فإن 45% من الأطفال الحاملين لنوعين على الأقل من هذه الأجسام المضادة الذاتية Autoantibodies يصابون بداء السكَّري بكل أعراضه في غضونِ خمس سنوات، ونحو 100% سيصابون به خلال مرحلة ما من حياتهم.
لا توجد طريقة للوقاية من داء السكَّري النوع الأول Type 1 diabetes في الوقت الراهن، ولكن الدراسات الأخيرة تشير إلى دور الفحص في المساعدة على تفادي حالة طبية مهدِّدة للحياة تدعى الحُماض الكيتوني السُكري Diabetic ketoacidosis (اختصاراً: الحماض DKA)، والتي تحدث عند انخفاض معدلات الأنسولين إلى حدٍ خطير ليبدأ الجسم بتفكيك الدهون للحصول على الطاقة، وذلك نظراً لعجزه عن استقلاب السكر. وتبلغ نسبة الأطفال المصابين بالحُماض الكيتوني السكري DKA وقت تشخيصهم بداء السكري ما تتراوح نسبته من 20% إلى 70%، وعادةً ما يُنقَلون إلى وحدة العناية المركّزة الخاصة بالأطفال Pediatric intensive care unit (اختصاراً: احدة العناية PICU)، وقد يعانون أحياناً ورما في الدماغ، وصدمةٍ، وفقدانٍ للوعي. «لقد جاءني خلال الأسبوع الماضي ثلاثة أطفال يوم الجمعة، عانى جميعهم الحُماض DKA، وأدخِلوا جميعاً إلى وحدة العناية PICU» كما يقول كيرت غريفن Kurt Griffin، اختصاصي طب الغدد الصماء لدى الأطفال في شركة سانفورد هيلث Sanford Health. وأردفَ قائلاً: «ينبغي أن نحسّن أداءنا».
ويضيف غريفن أن النتيجة الإيجابية لفحص الأجسام المضادة الذاتية Autoantibody test يُمكِّن الأطباء من تقصي تقدم حالة الطفل، ومتابعة الأعراض ومستويات الغلوكوز لرصد أي انخفاض في الأنسولين في وقتٍ مبكر وتدارك الحُماض DKA. وتقترح مسودة مشروع التوجيهات الصادرة عن المؤسسة JDRF -والتي وضِعت بناءً على مداخلات من عشرات الخبراء الخارجيين- أن يَتبع الفحص الإيجابي المؤكد متابعة طبية دورية لتقدّم الداء وأعراضه، كما تقول أناستازيا ألبانيز-أونيل Anastasia Albanese-O’Neill، مساعدة نائب رئيس المؤسسة JDRF لشؤون الفحص المجتمعي.
وفي ألمانيا، قام أحد المشروعات بفحص عشرات آلاف الأطفال، وتتبع أولئك الذين كانت نتيجتهم إيجابية. وخلُص إلى أن نسبة الحماض DKA لم تتجاوز 2.5% بين 118 شخصاً ممن تطورت حالتهم لتغدو سكّرياًّ كامل الأعراض. وبلغ معدل الحماض DKA الذي سجله مشروعٌ مماثلٌ في ولاية كولورادو نحو 4%، وهو أقل من عُشر الانتشار العادية هناك، كما تقول ماريان روورز Marian Rewers، رئيسة المشروع واختصاصية طب الغدد الصماء لدى الأطفال في مركز باربارا ديفيس للسكري بجامعة كولورادو University of Colorado’s Barbara Davis Center for Diabetes.
والآن، وللمرة الأولى، هناك دواء قادر على تأخير ظهور داء السكري بأعراضه الكاملة. ففي نوفمبر 2022، وافقت الولايات المتحدة على استعمال تيبليزوماب Teplizumab، الذي يُعطى عن طريق الحقن الوريدي Intravenously على مدة أسبوعين للأشخاص الذي لديهم أجسام مضادة ذاتية Autoantibodies ومستويات غلوكوز غير طبيعية، ويؤخِّر الإصابة بالداء لمدة تتراوح وسطياً ما بين 2 إلى 3 سنوات. وهو يخضع الآن لمراجعة السلطات الدوائية الأوروبية. كذلك تجري تجارب لعلاجات وقائية أخرى. تتعزز حجة إجراء الفحوص لقدرتها على تأخير ظهور الداء كما يقول إيمانويلي بوزي Emanuele Bosi، اختصاصي الغدد الصماء في جامعة فيتا-سالوتيه سان رفاييل Vita-Salute San Raffaele University، الذي ساعد على وضع القانون الإيطالي الجديد.
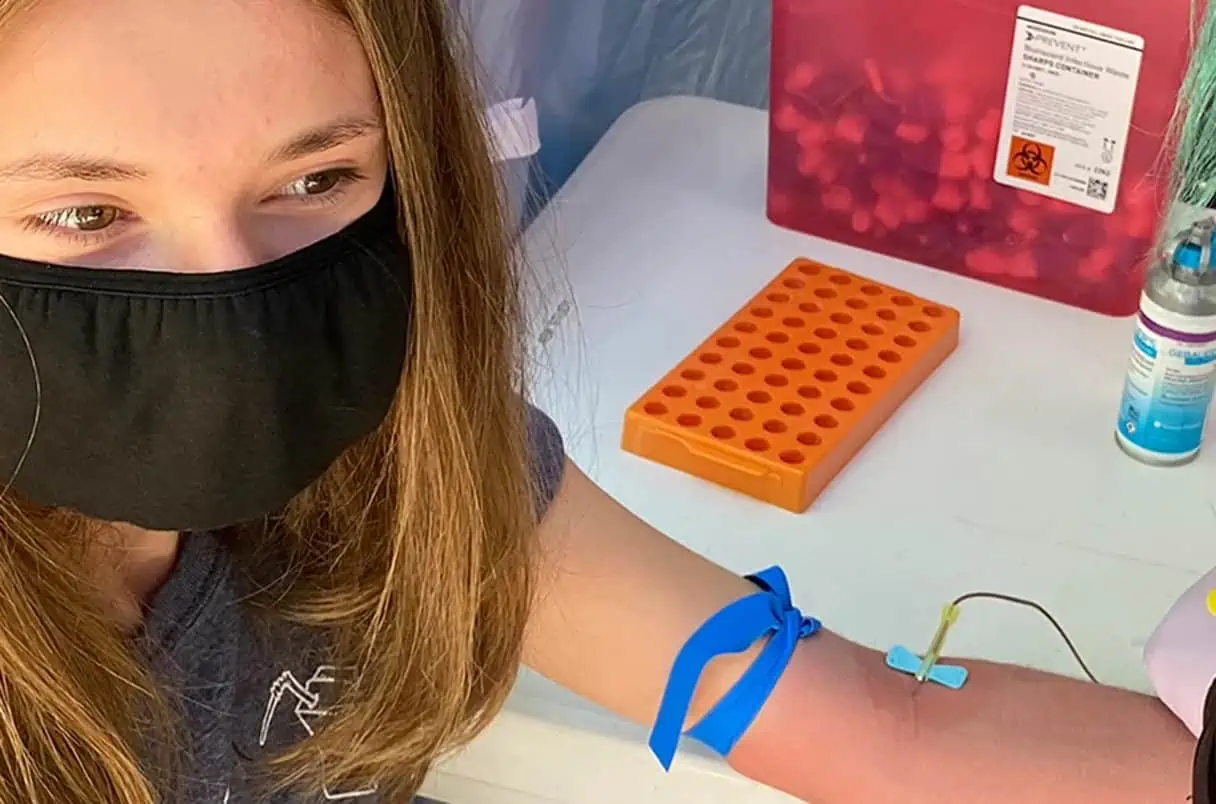
ترى ريتشل بيسر Rachel Besser، اختصاصي داء سكري الأطفال في جامعة أكسفورد University of Oxford، جوانب إيجابية للفحص الجماعي، ولكنها حذرت من الضرر النفسي الذي قد يَلحق أولئك ممن تثبت إصابتهم. وسألت: «هل يريد الناس تلك المعرفة التي ستشغل أذهانهم» بإصابتهم أو إصابة طفلهم بالسكَّري كامل الأعراض في غضون عددٍ معين من السنوات؟ أظهرت دراسة الفحص الجماعي الألمانية Fr1da شعور الأهل بالقلق بعد إظهار الفحص لنتيجة إيجابية، ولكن أظهرت تلاشيه بمرور الوقت. كما أشارت بيسر وآخرون إلى الفوائد النفسية التي قد يعود بها الفحص، والذي يُحتمل أن يخفّف من وقع الصدمة الناجمة عن التشخيص المفاجئ بداء السكَّري، وهو ما يفتح الباب على مصراعيه أمام «فيضٍ غزيرٍ من المعلومات» حول كيفية إدارة داء قادر على تغيير حياة الإنسان، على حد وصف سيمز. تطوّر بيسر الآن سجل للأشخاص القاطنين في المملكة المتحدة الذين أظهر الفحص حملهم للأجسام المضادة الذاتية Autoantibodies بهدف التعلم من تجاربهم.
وهي رئيس مشارك أيضاً في أحد أذرع مبادرة الفحص الجديدة البالغة ميزانيتها 24 مليون دولار تحت اسم EDENT1FI. يرمي المشروع إلى فحص 200,000 يافع في سبعة بلدان أوروبية، واستكشاف قضايا عدة من مثل توقيت إجراء الفحص وعدد المرات الواجب تكراره. «يمكن لنتيجة فحص سلبية لطفل يبلغ السادسة من العمر أن تكون إيجابية حين يبلغ العاشرة» عند الكشف عن الأجسام المضادة الذاتية، كما تقول شانتال ماتيو Chantal Mathieu، اختصاصية الغدد الصماء في مستشفى لوفین الجامعي University Hospital Leuven، التي تترأس هذه المبادرة. غير أن التكلفة واللوجستيات والتفضيلات الوطنية تحد من عدد مرات إجراء هذه الفحوص.
دخلت مجموعة روورز في شراكة مع العيادات في منطقة دنفر لفحص الأطفال قبل دخولهم رياض الأطفال، وعلّل ذلك بقوله: «إن كان لديك فرصة واحدة» فهذا هو السن الأمثل للفحص. كذلك أجرى فريقه تجارب على إدراج اختبارات الأجسام المضادة الذاتية في واحد من فحصين للدم يوصى بإجرائهما للأطفال -وهما فحص الرصاص Lead testing في الأطفال الصغار وفحص الكوليسترول Cholesterol testing في الأطفال الأكبر سناً. فقد جمعت العديد من الجهود، ومن جملتها جهود روورز، ما بين فحص الأجسام المضادة الذاتية وفحص المرض البطني (السيلياك) Celiac disease في فحص الدم نفسه.
ومن التساؤلات الأخرى المطروحة ما إذا كانت الأموال التي يتم توفيرها في تكاليف الرعاية الصحية عند إجراء الفحص الجماعي تفوق تكلفته. فلا تتعدى نسبة الأطفال الذين أظهر اختبارهم نتيجةً إيجابيةً 0.3% فقط. باشر غريفن بإجراء دراسة فحص في عام 2020 تحت اسم بليدج PLEDGE، وشملت 8,500 طفل في خمس ولايات حتى الآن، وبلغت التكلفة الحالية للفحص الواحد 35 دولاراً. ويأمل غريفن بأن تنخفض التكاليف مع اتساع دائرة الفحص لتبلغ 10 دولارات أو ما دون ذلك، وأتبع قائلاً: «يؤدي ذلك دوراً مهما في جعله قابلاً للإجراء».
والفحص الجماعي «منوطٌ» بمدى استعداد العائلات للموافقة عليه، كما يقول يورغن فيركاوتيرن Jurgen Vercauteren الذي يترأس لجنة المرضى الاستشارية المتأسسة في ضوء المبادرة EDENT1FI. ويشعر الأطفال بـ«الانزعاج» حين يخضعون لفحص الدم ووخز الإصبع، كما أشار، متابعاً: «علينا أن نأخذ ذلك بعين الاعتبار» عند تحديد عدد مرات تكرار إجراء الفحص. هذا، ويعاني فيركاوتيرن من سكَّري النوع الأول Type 1 diabetes، وأجرى فحصاً للكشف عن الأجسام المضادة الذاتية لأطفاله الثلاثة (كانت نتائج جميعهم سلبية).
قالت بيسر التي تعاني أيضاً داء السكَّري من النوع الأول Type 1 diabetes أن قبول الفحص يتلخص في كونه «مسألةً فرديةً» بالنسبة إلى كل عائلة: «أيستحق الأمر كل ذلك؟»
بقلم: جنيفر كوزان- فرانكل
ترجمة: محمد كاتبي
المصادر العلمية:
حقوق المقالة:
©2024, American Association for the Advancement of Science. All rights reserved





